
Quando si parla di reumatismi, non si pensa immediatamente ai polmoni. Tuttavia, anche questi possono essere colpiti da una malattia reumatica infiammatoria. Leggete le nostre dieci domande e risposte sulla malattia polmonare interstiziale (MPI, ovvero in inglese: ILD)
Il polmone è un organo con un’abbondante irrorazione sanguigna e un’elevata quantità di tessuto connettivo. Il fatto che tale tessuto possa essere colpito dall’artrite reumatoide (AR) non è una novità. Lo è però il fatto che il tessuto connettivo del polmone possa rappresentare un punto di partenza dell’AR. Lo indicano nuove scoperte che ribaltano la visione convenzionale secondo la quale i polmoni vengono coinvolti dall’AR in un secondo momento.
Allo stesso tempo, stanno entrando sul mercato prodotti per contrastare le malattie del tessuto connettivo polmonare. Si tratta di buone ragioni per occuparsi dell’interstiziopatia polmonare, una delle comorbidità non solo dell’artrite reumatoide, ma anche della sclerosi sistemica e di altre connettiviti.
1. Cosa sono le interstiziopatie polmonari (ILD)?
Le interstiziopatie polmonari includono numerosi sindrome cliniche accomunate dalla fibrotizzazione del tessuto interstiziale, il tessuto connettivo che dà la forma ai polmoni. Questo è ricco di collagene ed elastina (due tipi di fibre), fibroblasti (cellule mobili che producono fibre) e capillari polmonari. La fibrotizzazione deriva da un’eccessiva attività dei fibroblasti che, producendo fibre di collagene in eccesso, causano l’ispessimento, l’irrigidimento e la cicatrizzazione dei polmoni, portando quindi alla fibrosi polmonare.
2. Cosa succede con una fibrosi polmonare?
Ci si può immaginare i polmoni come se fossero un albero: il tronco (la trachea) si divide in un sistema di rami (bronchi) e rametti (bronchioli) sempre più piccoli. Alle estremità dei rami sono collocati, similmente alle foglie di un albero, innumerevoli alveoli minuscoli disposti in una struttura reticolare e circondati da capillari (vasi sanguigni molto piccoli).
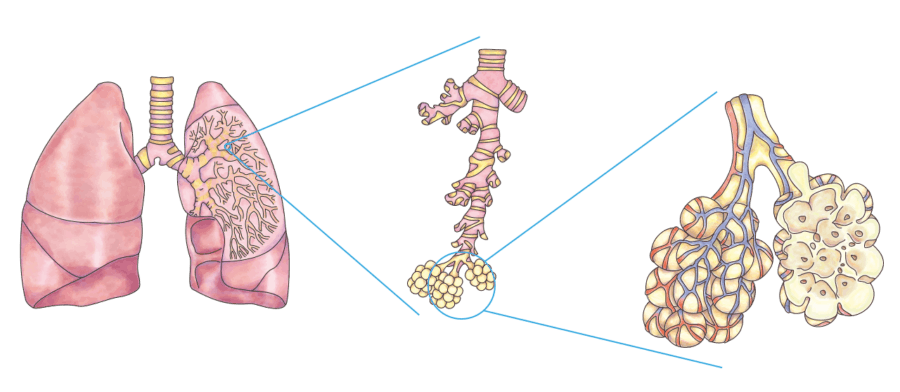
Tra i capillari e gli alveoli avviene lo scambio dei gas respiratori tramite diffusione. L’ossigeno penetra dallo spazio alveolare nel sangue dei capillari, mentre l’anidride carbonica segue lo stesso percorso di diffusione in direzione opposta.
In presenza di una fibrosi polmonare, il tessuto cicatriziale prolifera tra gli alveoli e al loro interno, ingrandendo il percorso di diffusione e ostacolando lo scambio di gas. Gradualmente, gli alveoli gravemente colpiti smettono di funzionare perché il tessuto cicatriziale, nei polmoni come ovunque nel corpo, è un tessuto di riparazione senza funzione.
Con il peggioramento della funzione dei 300 milioni di alveoli presenti nel polmone si riduce la quantità di ossigeno assorbito. La fibrosi polmonare causa affanno, mancanza di ossigeno e l’irrigidimento del tessuto polmonare. Le persone colpite devono impiegare più forza per inspirare l'aria e la respirazione diventa difficoltosa.
3. La fibrosi polmonare e l’ILD sono la stessa cosa?
L’uso di questi termini non è omogeneo. Alcuni utilizzano entrambi i termini con lo stesso significato, mentre altri riferiscono l’espressione «fibrosi polmonare» allo stadio finale dell’interstiziopatia polmonare, abbreviata in ILD. Questa sigla deriva dal termine inglese Interstitial Lung Disease.
4. A quali forme di reumatismo può associarsi una ILD?
L’associazione più stretta tra malattie reumatiche e ILD si verifica nelle connettiviti. Il problema comune in entrambi i casi è la cicatrizzazione. Tra le connettiviti va citata in particolare la sclerosi sistemica. Il 50% delle persone che ne sono colpite sviluppano una ILD. Inoltre, ci sono sempre più evidenze secondo le quali anche queste connettiviti hanno origine nel polmone. L’ILD è una possibile comorbidità delle seguenti connettiviti:
- Sclerosi sistemica (sclerodermia)
- Lupus eritematoso
- Dermatomiosite
- Polimiosite
- Sindrome di Sjögren
- Connettivite mista (sindrome di Sharp)
Tra le forme comuni di malattie reumatiche infiammatorie, l’interstiziopatia polmonare si associa occasionalmente al morbo di Bechterew e più frequentemente all'artrite reumatoide (AR). In questo caso si parla di interstiziopatia polmonare associata ad artrite reumatoide (sigla: AR-ILD).
5. Quanto è frequente la AR-ILD?
Secondo un meta-studio pubblicato nel 2025, che ha analizzato 33 studi con oltre 14.000 persone affette dall’artrite reumatoide (AR), circa il 10% di tutti i malati di AR in Europa sviluppa sintomi di ILD.
Alcune fonti fissano tassi più elevati. In linea di principio, la frequenza dipende anche dal metodo di rilevamento diagnostico. Per esempio, si utilizza spesso la tomografia computerizzata ad alta risoluzione (HRCT) perché è molto più sensibile di altri metodi. Essa consente infatti di rilevare anche le anomalie polmonari non visibili nelle radiografie e che non determinano sintomi alla persona colpita.
6. Quali sono i sintomi della AR-ILD?
I danni da infiammazione e fibrosi del tessuto polmonare possono passare inosservati per molto tempo perché uno dei sintomi dell’AR è proprio la stanchezza e l’affanno in caso di sforzi. Inoltre, la mancanza di fiato e la tosse secca possono anche derivare da altre cause. I seguenti sintomi possono indicare una AR-ILD:
- respirazione superficiale (difficoltà nelle inspirazioni profonde)
- mancanza di fiato durante sforzi fisici, per esempio salire le scale
- tosse prevalentemente secca
- riduzione della resistenza fisica
Importante da sapere: non c’è una stretta correlazione tra i disturbi articolari e quelli polmonari. L’entità della fibrosi polmonare non dipende dal livello di attività dell’AR o dalla durata della malattia.
7. Quali sono le cause della AR-ILD?
Essendo una «comorbidità» dell’artrite reumatoide, la AR-ILD è legata alla «malattia di base». Questo rende ancora più evidente una connessione infiammatoria diretta che si diffonde ai polmoni, «coinvolgendo» questo organo nell’AR.
La teoria di malattia di base e comorbidità, però, è più aperta e non necessita una relazione causale. Inoltre, il coinvolgimento di un organo o una comorbidità può emergere anni prima del problema di base. Infine, alcune scoperte recenti spostano la possibile origine dell’AR nei polmoni, portando quindi la «malattia di base» nella sfera della «comorbidità».
Allo stesso tempo, si discute sul fatto che la AR-ILD sia un effetto collaterale di alcuni farmaci per l’AR oppure una conseguenza delle infezioni respiratorie, che a loro volta possono essere dovute all’AR o alla soppressione immunitaria indotta dai farmaci per l’AR. Le infezioni respiratorie più comuni includono la bronchite (infiammazione delle mucose della trachea e dei bronchi) e la polmonite sotto forma di polmonite alveolare (infiammazione degli alveoli) o interstiziale (infiammazione del tessuto connettivo dei polmoni).
È evidente che la AR-ILD evidenzi una certa natura infiammatoria. Con un sistema immunitario inibito o compromesso, i polmoni sono una porta d'ingresso per virus, batteri e altri agenti patogeni, oltre a essere soggetti a stimoli dannosi come le radiazioni mediche, i farmaci che danneggiano i polmoni o sostanze estranee come le fibre di amianto o le polveri industriali.
In linea di massima, sono numerosi i fattori che avviano il processo di guarigione delle ferite: i fibroblasti migrano (fase infiammatoria), chiudono la lesione con collagene sottile (fase proliferativa) per poi cicatrizzarlo con collagene resistente (fase rigenerativa). Nel caso dell’interstiziopatia polmonare, però, l’attività infiammatoria prosegue in un ciclo infinito e la cicatrizzazione non si conclude. Le cause alla base sono ancora sconosciute.
8. Quali fattori di rischio favoriscono la AR-ILD?
Il rischio di interstiziopatia polmonare associata all’artrite reumatoide cresce con l’aumentare dell’età al momento della diagnosi di AR. Altri fattori di rischio noti sono i noduli reumatoidi o determinati autoanticorpi (fattore reumatoide e anticorpi anti-CCP). Hanno anche un rischio maggiore gli uomini e le persone che hanno fumato.
9. Come si tratta la AR-ILD?
In generale, i medicamenti per l’AR inibiscono le infiammazioni presenti in tutto il corpo. La terapia per l’AR quindi influisce anche sui polmoni, impedendo che i problemi polmonari progrediscano fino a causare sintomi alle persone colpite. Se questo dovesse comunque accadere, è difficile capire se nel singolo caso la responsabilità sia da attribuire a un livello insufficiente o eccessivo di immunosoppressione.
È il personale medico a decidere se la AR-ILD necessita di una terapia farmacologica specifica. Le possibilità disponibili sono il cortisone e diversi immunosoppressori. Tuttavia, per le terapie contro la RA-ILD mancano studi controllati e solide prove di efficacia.
Può anche essere utile svolgere una fisioterapia respiratoria volta a migliorare, o per lo meno mantenere, la resistenza dei polmoni. Questo programma include un allenamento per la resistenza polmonare nonché metodi di rilassamento ed esercizi di mindfulness per rendere più profonda la respirazione addominale. A seconda del/della terapeuta, si può anche attingere all'esperienza dello yoga e del Qi Gong, che tradizionalmente prestano particolare attenzione alla cura della pratica del respiro.
10. Chi soffre di AR deve prestare particolare attenzione ai polmoni?

Affannarsi più velocemente mentre si fanno le scale è spesso un segno di interstiziopatia polmonare. Non bisogna andare nel panico, ma occorre riferire le proprie osservazioni quotidiane nel corso della prossima visita medica.
Per la salute dei polmoni è anche importante non esporsi ad aria inquinata o al fumo passivo. Il fumo attivo va comunque abbandonato in presenza di AR.
La Lega europea contro le malattie reumatiche EULAR non ha però ancora fornito raccomandazioni sulla gestione delle complicazioni polmonari delle patologie reumatiche. Il personale specialistico ritiene che sia urgente intervenire e invita il personale medico a verificare la presenza di problematiche polmonari sia al momento della diagnosi di AR sia successivamente con cadenza regolare.
Fonti
Studi (selezione)
Baillet A et al. Points to consider for reporting, screening for and preventing selected comorbidities in chronic inflammatory rheumatic diseases in daily practice: a EULAR initiative. Ann Rheum Dis. 2016 Jun;75(6):965-73. DOI: 10.1136/annrheumdis-2016-209233. Epub 2016 Mar 16. PMID: 26984008. Disponibile a questo link.
Ewig S, Bollow M. Lungenmanifestationen bei adulten rheumatischen Erkrankungen. Z Rheumatol 80, 13–32 (2021). DOI: https://doi.org/10.1007/s00393-020-00946-5
Faverio P, Kalluri M, Luppi F, Ferrara G. RA-ILD: does more detailed radiological classification add something to our knowledge of this condition? J Thorac Dis. 2020;12(6):2993-2995. DOI: 10.21037/jtd.2020.03.111
Prasanna H, Inderjeeth CA, Nossent JC, Almutairi KB. The global
prevalence of interstitial lung disease in patients with rheumatoid
arthritis: a systematic review and meta-analysis. Rheumatol Int. 2025 Jan 18;45(2):34. DOI: 10.1007/s00296-025-05789-4
Raimundo K, Solomon JJ, Olson AL, Kong AM, Cole AL, Fischer A, Swigris JJ. Rheumatoid Arthritis–Interstitial Lung Disease in the United States: Prevalence, Incidence, and Healthcare Costs and Mortality. The Journal of Rheumatology April 2019, 46 (4) 360-369; DOI: https://doi.org/10.3899/jrheum.171315
Yunt ZX, Solomon JJ. Lung disease in rheumatoid arthritis. Rheum Dis Clin North Am. 2015;41(2):225-236. PMCID: PMC4415514
Libri, siti web e video
Adler, S.: Was macht «das Rheuma» in der Lunge?, relazione alla Giornata nazionale dei pazienti del 29.10.2015 presso l’Inselspital di Berna. Disponibile su YouTube.
Aktiv leben mit Lungenfibrose: RA-ILD. Disponibile a questo link.
European IPF Registry: Fibrosing lung diseases – Information for patients. Disponibile a questo link.
Funke-Chambour, M.: Lunge und Autoimmunerkrankungen. Relazione alla Giornata nazionale dei pazienti del 29.10.2015 presso l’Inselspital di Berna. Video su YouTube.
Galanski, M., Freischmidt, J. (Hrsg.): Handbuch diagnostische Radiologie: Thorax. 1a edizione. Berlin, Heidelberg: Springer-Verlag; 2003.
National Rheumatoid Arthritis Society (UK): The effect of RA on the lungs. Disponibile a questo link.
Ott, U., Epe, J.: Gesund durch Atmen. Ein Neurowissenschaftler erklärt die Heilkraft der bewussten Yoga-Atmung. München: O.W. Barth Verlag; 2018.

